Seiteninhalt
Von was ist die Rede?
Aktuell ist in der Corona-Krise die Rede von Beatmungsbetten in Deutschland. Dies ist tatsächlich ein zentrales Thema. Wenn wir die Erkrankungszahlen nicht zurück drängen, wird die reine Epidemiologie dafür sorgen, dass extrem viele Patienten intensivpflichtig werden, und das wird die Systeme überlasten. Wir sind es gewohnt, sehr viel Individual-Medizin zu machen und jedem Patienten die maximal möglichen Ressourcen bereitzustellen. Dies wird dann nicht mehr möglich sein.
Die Epidemiologie dahinter findet man z.B. in diesem Artikel: https://medium.com/@tomaspueyo/coronavirus-act-today-or-people-will-die-f4d3d9cd99ca
Man bedenke: Oma und Opa sind schon immer intensivpflichtig geworden und u.U. gestorben, weil wir erkältet und völlig verschnieft überall hin gehen. Vielleicht sollten wir darüber einmal nachdenken.
Fallbeispiel
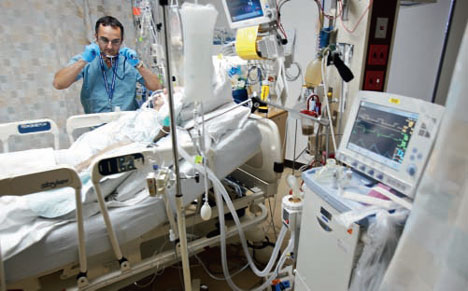
Ich möchte anhand eines realen Fallbeispiels zeigen, wie solch ein Fall ablaufen kann. Absichtlich nehme ich ein Extrem-Beispiel. Denn der sozialdarwinistische Einwurf, überwiegend Ältere und Vorerkrankte würden gefährdet sein, macht mich echt wütend: Sind diese Leben weniger wert? Dabei stimmt es nicht: Auch junge Menschen werden betroffen sein, wie im hier beschriebenen Fall vor einigen Jahren.
Ausgangslage
Als Anästhesist war ich gerade zur Erledigung verschiedener Aufgaben im Haus unterwegs. Da kommt ein Anruf von der Intensivstation: „Marc, komm mal hier hoch. Die Internisten haben hier eine junge Patientin und kommen damit nicht zurecht.“
Auf der Station angekommen, zeigt man mir eine Mitte 30-jährige Patientin, die aus völligem Wohlbefinden heraus krank wurde und sich in der Notaufnahme vorstellte. Keine Vorerkrankungen. Nun Sauerstoff-Fluss hoch (15 Liter). Darunter eine Sauerstoff-Sättigung (SpO2) von 89% (Anmerkung: alles unter 90% ist kritisch). Atemfrequenz 45/Min. (normal 10-15/Min.). Blutdruck 90/40 (normal z.B. 120/80, in Stress-Situation wie hier würde ich z.B. 160/90 erwarten).
Therapie-Beginn
Es wird schnell klar, dass hier eine nicht-invasive Beatmung (NIV) unverzüglich notwendig ist. Dabei wird eine dicht sitzende Maske vors Gesicht geschnallt und an ein Beatmungsgerät angeschlossen. Dabei wird Überdruck angewendet. Normalerweise atmen wir ja durch Aufbringen von Unterdruck (-2 bis -4 mbar), um unsere Lungen im Brustkorb auszudehnen, damit die Luft einströmt. Nur bei der Ausatmung kann es zu leicht positiven Drücken in den Atemwegen kommen
In diesem Fall wird ein sogenannter PEEP (positive exspiratory pressure, https://flexikon.doccheck.com/de/PEEP) von 5 mbar angelegt sowie ein Beatmungsdruck zur Unterstützung der Einatmung von 8 mbar, dann 10 mbar.
PEEP bedeutet, dass in jeder Atemphase immer ein gewisser Gegendruck aufrecht erhalten wird. In Situationen, in denen Alveolen (Lungenbläschen) bzw. deren zuführende Bronchiolen zum Verschließen neigen, kann man so wertvolle Gasaustauschfläche in der Lungen „offen halten“. Die Anwendung eines Beatmungsdrucks unterstützt bei der erhöhten Atemarbeit des erkrankten Patienten.
Das ganze ist recht unangenehm für die Patienten. Es wird eine gute menschliche Betreuung benötigt, meist auch Medikamente zur Beruhigung. Wenn man das gut macht, erfahren die zuvor luftnötigen Patienten aber eine gute Verbesserung und Erleichterung.
Ein Ultraschall der Lunge ( https://dasfoam.org/2020/03/18/der-lungen-pocus-in-zeiten-der-corona/ ) zeigt beidseitig massiv vermehrt Flüssigkeit („eine feuchte Lunge“). Die SpO2 steigt auf 91%, aber die Patientin kämpft trotz der Atemunterstützung um Luft.
Verschärfung
Es wird deutlich, dass eine nur geringe Erhöhung des Drucks nicht ausreichen wird. Wir entscheiden uns also für eine invasive Beatmung, also eine Intubation ( https://de.wikipedia.org/wiki/Intubation ). Das liegt einerseits daran, dass die Masken nicht beliebig dicht sind. Andererseits würde irgendwann ein Teil des Beatmungsdrucks nicht in der Lunge, sondern im Magen landen. Die Speiseröhre bietet bei niedrigen Drücken noch genug Widerstand, irgendwann aber nicht mehr.
Dabei wird ein Kunststoff-Schlauch in die Luftröhre eingebracht. An diesem ist nahe der Spitze ein kleiner Ballon („Cuff“) angebracht, der ein Zurückströmen von Beatmungsluft vermeidet. Man kann also mit relativ viel Druck arbeiten.
Infolge dessem kehren sich physiologische Prozesse um: Auch unser Herz-Kreislauf-System ist an die Atmung mit Unterdruck gewöhnt. Wenn wir nun sehr viel Druck in die Lunge bringen, passiert so einiges: Das gesamte durch den Körper fließende Blutvolumen muss ja auch durch die Lunge. Vereinfacht ausgedrückt, muss ab jetzt die rechte Herzkammer eine völlig ungewohnte Arbeit verrichten. Die linke Herzkammer (die das Blut in die Aorta, die Hauptschlagader auswirft) wartet derweil auf Nachschub, der nun verzögert ankommt. Zusätzlich strömt weniger Blut aus der Peripherie (Kopf/Arme, Bauch, Beine etc.) zum Herzen zurück, da ja im Brustkorb auch Über- statt Unterdruck herrscht. Verschärfend kommt noch hinzu, dass bei schweren Infekten oft die Gefäße weit gestellt sind. Dadurch „versiegt“ ein Teil des Blutstroms unter geringem Druck in der Peripherie.
Dies führt dazu, dass -gerade bei kritisch Kranken- sehr schnell ein Absinken des Blutdrucks stattfindet. Deshalb wird eine Unterstützung des Kreislaufs notwendig, was in der Intensivmedizin mit Noradrenalin und ggf. auch Dobutamin passiert. Wir sagen dann, die Patientin ist katecholaminpflichtig. Die meisten Narkose-Medikamente senken übrigens ebenfalls den Blutdruck.
Dies passierte hier sehr schnell. Wir waren aber darauf vorbereitet und haben die entsprechenden Medikamente schon zur Intubation gestartet. Diese Maßnahme führt man als Anästhesist täglich durch: Zunächst wird Sauerstoff verabreicht, dann werden Narkose-Medikamente gespritzt. Nach dem Einschlafen wird eine Beatmung über die zuvor vorgehaltene Maske per Hand durchgeführt, dann der Atemweg eingelegt.
Bei solchen Fällen wie hier ist das alles etwas anders: Im Gegensatz zum gesunden Patienten, der Sauerstoff-Reserven für mehrere Minuten hat, steht man schon zu Beginn mit dem Rücken an der Wand. Jedes Problem, jede Zeitverzögerung führt sofort zu einem kritischen Abfallen der Sauerstoff-Sättigung. Trotzdem: Das ist für Intensivmediziner alles Routine. Man hat eine gewisse Nervosität und damit gesteigerte Aufmerksamkeit. Durch gutes Training und Routine führt das aber fast immer zu einer gesteigerten Performance.
Eskalation
Es wird sehr schnell klar, dass wir hier ein extremes Problem haben. Sehr schnell muss der PEEP auf 10 mbar, dann auf 15 mbar, schlußendlich auf 20 mbar gesteigert werden. Der Beatmungsdruck liegt anfangs bei 25 mbar, dann bei 30 mbar, dann bei 35 mbar. Das Einatemvolumen pro Atemzug (Tidalvolumen) liegt bei 320 ml, die Atemfrequenz muss auf 20 gesteigert werden.
Zum Vergleich: Wenn ich im OP einen Patienten zur Routine-OP über einen Beatmungsschlauch beatme, reicht immer ein PEEP von 5 und ein meist Beatmungsdruck von 15-18 mbar aus. Damit werden Werte von 400-500 ml Atemzugvolumen erreicht.
Für die Therapie und das Nehmen von Proben müssen „nebenher“ übrigens diverse Katheter in die Gefäße eingebracht werden, was aufgrund der zwingend sterilen Bedingungen einer kleinen Operation gleich kommt und entsprechend Zeit frisst.
Wir führen natürlich diverse Analysen der sogenannten Blutgase durch. Der Sauerstoff-Druck (pO2) liegt anfangs bei 50 mmHg (kritischer Bereich < 60 mmHg, Normalwert > 90 mmHg), der Kohlendioxid-Druck (pCO2) bei 70 mmHg (normal 35-45 mmHg; fein reguliert und beim Anstieg sehr unangenehm; einfach mal für 1 Minute die Luft anhalten).
Die Beatmungsdrücke können wir nicht weiter steigern, sie sind eigentlich schon höher als wir wollen. Denn hohe Beatmungsdrücke schädigen die Lunge und können darüber zu einer dramatischen Verschlechterung der Situation führen. Wir müssen uns also was einfallen lassen.
Wir entscheiden uns für eine Bauchlagerung. Dabei wird das Blut in der Lunge umverteilt. „Unten“ liegende Lungenabschnitte (im Stehen z.B. der Bereich oberhalb der Zwerchfelle, im Liegen alle Bereiche nahe der Unterlage) werden nach oben gebracht. Wenn man sich vorstellt, dass zuvor durch erhöhtes Blutvolumen zusammengepresste Anteile der Lunge dadurch von Druck befreit werden und sich besser beatmen lassen, kann man vielleicht so in etwa nachvollziehen, was die Maßnahme bringt.
Allerdings ist die Bauchlage für kritische Intensivpatienten kreislauftechnisch eine extreme Belastung. In Abwägung der Risiken entscheidet man sich aber nicht selten trotzdem dazu, denn oberstes Ziel ist die Aufrechterhaltung der Sauerstoff-Versorgung.
Diese Maßnahme führt für kurze Zeit zu einer Stabilisierung der Situation. Wir erreichen einen pO2 von 62 mbar, ein CO2 von 65 mbar. Der pH-Wert (normal 7.35-7.45, extrem stark reguliert) liegt bei 7.22, also bei einer leichten Übersäuerung (Azidose). Als Intensivmediziner weiß man sofort: Gerade noch Wohlfühl-Bereich: Viele Prozesse laufen zwischen 7.2-7.3 ganz günstig (Kreislauf, Sauerstoff-Versorgung), erst unterhalb von 7.0 sieht es düster aus. In diesem Fall liegt die Übersäuerung am hohen CO2-Wert, denn CO2 wirkt als Säure.
6 Hände
„Marc, die pinkelt überhaupt nicht.“ Damit meint die Intensiv-Pflegerin, dass kein Urin-Fluss mehr stattfindet. Das ist in dieser Situation bei geringem Kreislauf auch nicht zu erwarten. Denn die Nieren sind von einem ausreichenden Blutdruck abhängig, um ihre Filterfunktion zu erfüllen. Wir geben also etwas Flüssigkeit, um den Kreislauf aufzufüllen und darüber den Druck zu steigern.
Dies führt zu gar nichts. Längst habe ich im Hintergrund mit dem Lungenzentrum der Universitätsklinik telefoniert und die Möglichkeit einer Übernahme besprochen. Mir wird gesagt, dass man versucht, ein Bett frei zu schaufeln, auf der sogenannten ECMO-Station. ECMO bedeutet Extrakorporale Membranoxygenierung. Es ist gewissermaßen eine externe Lunge: Blut wird über Schläuche aus dem Patienten an eine Membran gebracht, wo ein Gasaustausch (Sauerstoff, Kohlendioxid) stattfindet. Im Kreislauf-System wird es dann dem Patienten wieder zugeführt. Dies ermöglicht es neben der Sauerstoff-Versorgung und CO2-Entfernung, sehr viel schonender mit der Lunge umzugehen.
Während der Wartezeit auf den Rückruf passiert das, was natürlich nicht passieren sollte: Die Nierenfunktion „springt nicht an“, es kommt zu einem Anstieg des Kalium-Wertes. Dieses Elektrolyt wird über die Nieren ausgeschieden. Ein Anstieg kann zu lebensbedrohlichen Herzrhythmusstörungen führen. Zudem verschlechtert sich der Gasaustausch der Patientin wieder. Und perspektivisch würde eine zunehmende Flüssigkeit-Überlastung durch fehlende Ausscheidung die Lunge noch weiter in ihrer Funktion einschränken.
Nun muss ich mehrere Entscheidungen treffen und mehrere Dinge gleichzeitig tun. Erstens hatte ich sowieso vor, beidseits eine sogenannte Thoraxdrainage zu legen. Dabei wird in einer Mini-Operation ein größerer Plastikschlauch in den Brustkorb eingebracht, und zwar in den Bereich, in dem die Lunge liegt. Der Sinn davon ist es, die Lunge von Faktoren zu entlasten, die per Druck von außen auf sie einwirken: z.B. Luft, wenn man Rippenbrüche nach einem Unfall hat, die die Lunge verletzt haben. Oder bei Entzündungen und Herzproblemen eben Flüssigkeit. Zwar sehe ich im Ultraschall keine Ergüsse in diesem Bereich, einige mich aber mit dem Lungenzentrum, dass wir das als „Ultima ratio“ machen, eben um alle möglichen Negativ-Faktoren auszuschalten.
Außerdem entscheide ich mich für die Anlage eines Dialyse-Katheters: https://flexikon.doccheck.com/de/Shaldon-Katheter Dieser wird in eine große Körpervene gelegt und ermöglicht, den Patienten an ein Dialyse-ähnliches Gerät anzuschließen. Ich sage dazu CVVHDF: https://flexikon.doccheck.com/de/Kontinuierliche_Nierenersatzverfahren. Darüber kann man dann die Nierenfunktion ersetzen und auch Flüssigkeit entziehen, soweit notwendig. Zum Glück müssen wir dies aber zunächst nicht beginnen, da alle Therapiewerte stimmen. Denn ein Hubschrauber-Transport unter laufender Nierenersatztherapie ist nicht möglich.
Finale und Quintessenz
Ich erhalte schließlich den Rückruf, dass eine Übernahme ins Zentrum möglich ist. Der Hubschrauber ist schnell organisiert. Der professionelle Kollege versteht genau unser Problem, lässt sich den bisherigen Verlauf und die Maßnahmen sowie die Befunde zeigen und führt den Transport durch. Immerhin: Durch unsere Maßnahmen übergeben wir mit folgenden Therapiewerten: pO2 65 mmHg, pCO2 60 mmHg, pH 7.25, keine extrem hohe Medikamenten-Unterstützung.
Nach Abflug des Hubschraubers bedanke ich mich beim Team für die Arbeit und stelle fest, dass ich als einziger freier Anästhesist jetzt 5 Stunden am Stück alle Hände voll zu tun hatte und teilweise selbst Schwierigkeiten hatte, die verzweifelte Situation mental von mir fern zu halten. Es ist immer eine Belastung, um ein Leben zu kämpfen. Bei jungen Menschen fühlt es sich aber noch mal intensiver an. Ich setze mich in mein Büro und bin für ca. 1/2 Stunde in einem nachdenklichen Zustand.
Die Patientin wird schlußendlich tatsächlich an die ECMO angeschlossen und erholt sich nach Monaten vollständig. Als Auslöser der Situation wird eine Virusgrippe (Influenza) identifiziert. (Ach ja: Impft Euch!)
Das ist ein kleiner Einblick, wie Intensivmedizin sich anfühlen kann und welche Dynamik und welche Intensität dort herrschen kann. So funktioniert unsere Intensivmedizin. In einem Katastrophenfall mit mehr als 10facher Überforderung der Intensiv-Kapazitäten würde das ganz anders aussehen. Hier wäre diese Patientin womöglich ebenfalls gestorben. Nicht „nur“ Alte und Kranke.
Danke!
Hier alle zu Hause (bis auf mich😉)
Bleibt gesund!
LG von Karen
Flashbacks… da kann man wirklich nur als Team zusammen arbeiten. Aber ja, gerade mit jungen Patienten ist das nochmal anders „Intensiv“ und heftig. 😞 Flashback 2.0
Klasse auch für deine tolle Erklärung der Beatmung für jeden verständlich 🙏
Sehr gut erklärt.
Danke. Ich hoffe, das möglichst viele Leute das lesen und die Konsequenzen daraus ziehen.
Diese Beschreibung sollten viele lesen, dann hätten sie sich vielleicht heute nicht am Baumarkt angestellt um Blumen zum halben Preis zu kaufen. Mögen wir davor bewahrt werden so etwas zu erleben.
Vielen Dank, sehr schöne Beschreibung, hätte so auch auf meiner ITS passieren können. Besonders die Quintessenz beschäftigt mich.
Der Text sollte einer möglich großen Öffentlichkeit zugänglich gemacht werden, um mehr Verständnis für unsere Arbeit zu schaffen- Das reine Vorhandensein von Beatmungsgeräten reicht eben nicht. Und wir müssen uns wohl darauf einstellen, demnächst viele schlechtere Veräufe zu sehen und irgendwie damit zu leben.
Vielen Dank für diese Einblicke! Die Abläufe sind jemandem wie mir, der generell bei guter Gesundheit ist und selbst (toi, toi, toi) bisher kaum Berühungspunkte mit Krankenhäusern hatte, nur sehr allgemein bekannt. Es sollte – auch unabhängig von Corona – jeder aufpassen, sich selbst und andere nicht mit Viren anzustecken. Alles Gute auch für Sie persönlich!
Danke für diesen sehr eindrucksvoller Bericht! Ich fühlte mich direkt an meine Zeit als Anaesthesieschwester vor 35 Jahren zurückversetzt. Toll, dass es jetzt ECMO gibt. Das hatten wir damals noch nicht. PEEP wurde nur bei Kindern angewandt. Dialyseplätze nach dem Triage-System verteilt.
Alles Gute für Sie, ich wünsche Ihnen immer Zeit für diese wichtigen Pausen und ein gutes Team
Bin ich da froh, dass ich kein Arzt bin! Soviel zu bedenken, wissen und doch falsch entscheiden können. Jeder kann seinen Beitrag leisten, auf seine Weise und nach seinem Wissen. Super Blog. Gerne weiter so 👍
Danke-bitte bloggen Sie weiter, wenn es Ihre Zeit erlaubt!
Danke, dass Sie es so detailliert darstellen, bisher habe ich nirgends eine Beschreibung der Beatmung gelesen und kaum ein Laie weiß, was das bedeutet.
Es wird einem erst beim Lesen klar, was das bedeutet und wie schwierig das Ganze sein kann.
Danke für diesen Einblick! Gut geschrieben 🙂
Vielen Dank für den sehr interessanten Einblick!
Vielen Dank für die eindrückliche Erklärung.
Ich arbeite als „Pharmafritze“ im Gesundheitswesen und weiß (besser: ich habe eine Ahnung…), welch tollen Job, die Anästhesisten, Notfallmediziner, Rettungsstellenarbeitenden, … machen.
Mich freut es, dass durch die jetzige Krise endlich die Meschen, die uns im Zweifelsfall den Arsch retten mehr im Fokus stehen und am Ende endlich besser bezahlt und besser von Ihren Dienstherren behandelt werden.
Danke für das Beispiel. Mir ist mit Asthma und einer früheren Zwerchfellruptur eh mulmig. Das hat jetzt meinen Entschluss bestärkt, am Montag einen lang erwarteten aber dennoch aufschiebbaren Praxistermin abzusagen. Beste Grüße
Sehr spezifisches Gebiet die Intensivstation. Da kann der Anästhesist glänzen. Ein toller Beitrag!!!
Deshalb ist es umso wichtiger, dass wir diese Spezialisten ihre Arbeit machen lassen. Wir Ärzte in der Peripherie versorgen täglich sehr viele Patienten und bewirken in dieser Krise dass der Krankenhausbetrieb mit diesen Fachärzten reibungslos weiterlaufen kann. Patienten sollten ihrerseits aber auch uns nicht nerven, damit wir weiterhin durchhalten.
Wenn die beschissenen Zahlen und log-Kurven stimmen, dann habt ihr bald keine Zeit mehr um EINE(N) Patienten so zu kämpfen …
Ganz herzlichen Dank euch für die Arbeit. ich halte mich da raus und bleibe Zuhause!
Sven Schumacher
Marc, vielen Dank für die Beschreibung und Erklärung.
Meine Mutter ist vor einigen Jahren zur Brustkrebs-Bestrahlung (allerdings mit Metastasen überall in den Knochen, also schlechte Prognose) gegangen, hat nach kurzer Zeit eine zuerst unentdeckte Lungenentzündung entwickelt und ist letztendlich intubiert gestorben.
Dein Post hat mir einiges erklärt, was damals abgelaufen ist.
Danke.
Viele Grüße,
Michael
(auch Flieger)
Ich habe vor drei Jahren meine 20 jährige Intensivpflege-Karriere an den Nagel gehangen, kann mich aber noch allzugut an Situationen wie diese und ähnliche erinnern.
Und auch wenn ich damit mittlerweile nur noch sehr indirekt zu tun habe, schwellen mir noch immer die Carotiden, wenn ich lesen oder hören muss, dass wir doch ach so viele Intensivbetten haben und „gut vorbereitet“ sind.
Diese Pandemie wird vielen Menschen das Leben kosten und das nicht zwingend, weil kein ITS-Bett frei ist, sondern weil eine solche Situation/Erkrankung schon in ’normalen‘ Zeiten eine unglaublich Herausforderung an das gesamte Behandlungsteam darstellt und nicht selten tödlich verläuft.
Nein, Menschen werden sterben, weil weder die Zeit, noch die Ressourcen (Mensch und Material) zur Verfügung stehen, um Situationen, wie die beschriebene, auch nur ansatzweise in der Masse abzufangen.
Und jetzt kommt ein Herr Spahn daher und will medizinisches Personal aus anderen Einrichtungen „zwangsverpflichten“. Das kann ja nur gutgehen…
Ich wünsche viel Kraft und Beistand von allen Seiten für die kommende Zeit. Sie alle leisten wahrlich unmenschliches!
Bleiben Sie gesund!
Lieber Steven, dann geben Sie sich doch bitte einen Ruck und kehren, falls gesundheitlich möglich und von ihrem derzeitigen Arbeitgeber mit Rückkehrerlaubnis versehen, vorübergehend in Ihr früheres Berufsfeld zurück. Sie helfen Leben zu retten. Ich bin selbst gerade auch vorübergehend wieder in der weiten Peripherie in einem Labor tätig, weil ich eine entsprechende Berufsausbildung habe. Und einen verständnisvollen Arbeitgeber. Herzliche Grüße!
Das ist unser Job.
Was mich altern ließ waren die Dutzende Pieper oder Anrufe in so einer Situation. Irgendwelche Befindlichkeiten von ambulanten Chirurgischen Patienten und PDA wünsche von einer gewissen erstgebärenden akademischen Berufsgruppe mit Doppelnamen, die dann am nächsten Tag einen Beschwerdebrief ans Direktorium schickt…
Unglaublich komplexe Tätigkeit – Respekt! Vielen Dank für die ausführliche Beschreibung.
Uff… Respekt für den täglichen Kampf. Das war sehr gut erklärt!
Danke für diese eindrucksvolle Beschreibung! Als 37jähriges Risikogruppenmitglied (geimpft gegen alles, was impfbar und in Mitteleuropa sinnvoll ist) helfen mir fachlich-sachliche Informationen sehr, mit der Situation umzugehen.
Wow. This was intense.
Danke.
Danke für diesen kurzen aber auch tiefen Einblick in das Thema…hoffe nur es hilft manchen Lesern ihr Handeln nochmals zu überdenken. Andererseits glaube ich nicht daran dass hier jemand landet den es vorher auch nicht interessiert hat.
Grüße
Vielen, vielen Dank! Ich bin tief bewegt und beeindruckt. Ich hoffe sehr, dass möglcihst viele Menschen dies lesen und dann auch die letzten leichtsinnigen Egoisten endlich verantwortungsvoll handeln.
Keep safe!
Mich würde interessieren wie häufig dir so ein spektakulärer Fall („junge“ Frau muss plötzlich aus dem Nichts heraus beatmet werden und erleidet dabei nahezu den endgültigen Kollaps) untergekommen ist. Rein statistisch gesehen. Du hast ja bereits mit der Aussage eingeleitet, dass du bewusst ein Extrembeispiel wählst. (was für dein Ziel wachzurütteln vollkommen nachvollziehbar ist)
Ansonsten, Respekt für deine Arbeit in diesem Bereich.
Vielen Dank für diese Ent-Täuschung! Patient an die Maschine und dann warten bis er gesund ist klappt wohl eher nicht.
Hallo,
vielen Dank für die Einblicke.
Ich darf als Risikogruppen-Mitglied in geschilderter Altersgruppe weiter mit dem ÖPNV auf Arbeit…
Die Patientenverfügung habe ich jetzt immer ausgedruckt dabei.
Das entlastet das Klinikpersonal/Notfallpersonal bei gewissen Entscheidungen.
Viele Grüße
Andreas
Danke, Kollege!
Danke. Ein ganz toller Blog. Bleiben Sie gesund. 🍀
Ich bin nicht vom Fach aber habe Hochachtung für die Menschen die so viel Leisten. Danke
Ich hatte ähnliches (aber Sepsis aus bakterieller Ursache) vor nunmehr 17 Jahren, im Jugendalter, aus dem Nichts heraus.
Nein, ECMO brauchte ich nicht, aber ich war Monate auf Intensivstation, zum Glück gab es damals überwiegend 1:1 Pflege. So eine CPAP-Maske ist echt kacke, und das Gefühl bei der Dialyse ist auch nicht toll, außerdem konnte ich mich kaum bewegen (alle Muskeln weg) und Essen konnte ich auch nicht, weil mir immer übel wurde, und ich war angeschwollen wie ein Ballon. (Das sind so grob die Erinnerungen an die Intensivzeit).
Ich musste auch mehrmals operiert werden, aber worauf ich hinaus will: Nach Monaten (auch inkl. Reha, denn ich konnte quasi nichts mehr) war ich laut Ärzten „wieder voll gesund“. Und ich hab mich auch so gefühlt, denn wenn man einmal ganz unten war… ist halt alles besser als das.
Ich brauchte Jahre, um zu verstehen, wie sehr mir diese Krankheitszeit psychisch und physisch zugesetzt hatte, auch immer noch. Ja, es geht mir „gut“, aber im Vergleich mit Ganz-Gesunden in den Dreißigern geht da noch was. Ich bin weniger belastbar, habe oft Muskelschmerzen, auch oft Probleme mit den Narben (Schmerzen und funktionell), immer noch gelegentlich Probleme mit meinem Körperbild, und so normale Virusinfekte lassen mich voll erschöpft zurück seitdem.
Was ich damit sagen will: Im Vergleich zu einem (jungen) Covid-Patienten, der wochenlang (!!!) invasiv beatmet werden muss, war vielleicht meine Sepsis nicht ganz so schlimm. Bzw. das kann man nicht vergleichen, ist klar… aber: es ist halt nicht mit der Verlegung runter von der Intensiv oder der Entlassung nach Hause getan. So eine schwere Krankheit zeichnet einen, mitunter fürs ganze Leben. Also nicht nur auf Tote, und dann ggf. auch nur auf „alte Menschen, die eh gestorben wären“ u.ä. schauen.
Und mir hat meine eigene Erkrankung gezeigt, wie UNHEIMLICH wichtig eine gute Intensivpflege ist.